泌尿器科
医師のご案内
| 氏名 | 役職 | 専門医・資格など |
|---|---|---|
| 川村 尚子 (かわむら なおこ) |
部長 |
博士(医学) 日本泌尿器科学会 専門医/指導医 日本泌尿器内視鏡・ロボティクス学会泌尿器ロボット支援手術(前立腺、仙骨腟固定術)プロクター |
|
廣瀬 航平 (ひろせ こうへい) |
医師 |
日本泌尿器科学会 専門医 |
|
羽鳥 拓海 (はとり たくみ) |
医師 |
日本泌尿器科学会 泌尿器科医 がん診療に携わる医師に対する緩和ケア研修会終了 |
| 奥野 哲男 (おくの てつお) |
非常勤医 | 博士(医学) 東京医科歯科大学医学部 臨床教授 日本泌尿器科学会 専門医/指導医 日本ミニマム創泌尿器内視鏡外科学会 施設基準医 がん診療に携わる医師に対する緩和ケア研修会修了 |
ロボット支援下手術
ロボット支援下手術を開始
JAとりで総合医療センターでは2021年12月よりダビンチ Xを導入し、ロボット支援下腹腔鏡手術(ダビンチ手術)を開始しています。
インテュイティブ・サージカル社のダビンチシステムという、腹腔鏡手術を支援するロボットを用いて手術を行います。従来の腹腔鏡手術と同様に患者さんの腹部に数か所の小さな孔を開け、手術器具を取り付けたロボットアームとカメラを挿入し、医師がサージョンコンソールと呼ばれる操作装置の中でカメラの映像を見ながら手術をします。ロボット手術というと、ロボットが自動で手術を行うイメージを持たれる方もいるかもしれませんが、そうではありません。術者の精密な手の動きを再現しつつ、患者様の体への負担を最小限に抑えることができるのが、ダビンチ手術です。ダビンチ手術では従来の腹腔鏡手術に比べ、出血量が少ない、術後の痛みが少なく回復が早い、機能温存に優れている、などのメリットがあります。
ダビンチ手術はトレーニングを実施し認定を受けた術者が行います。
泌尿器科では以下のようなロボット支援手術を行っております。
前立腺癌:ロボット支援下前立腺全摘術
骨盤臓器脱:ロボット支援下仙骨腟固定術
腎癌・腎盂尿管癌:ロボット支援下腎尿管悪性腫瘍手術

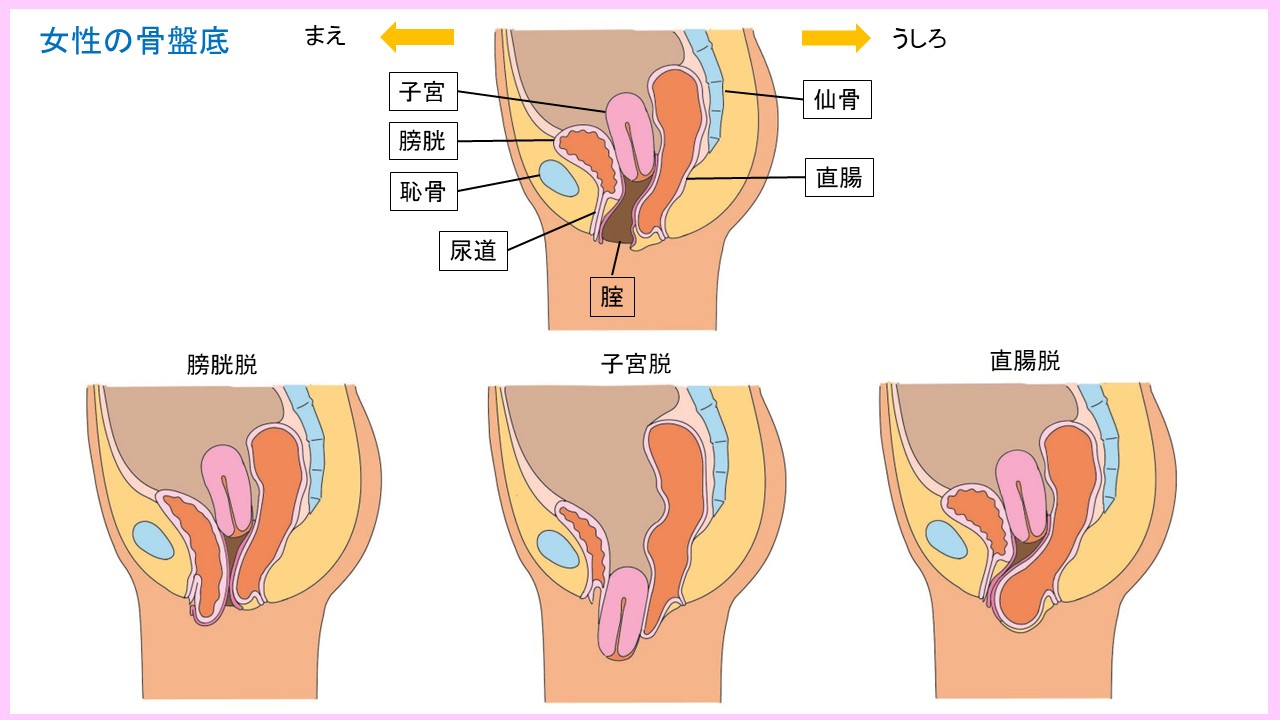
骨盤臓器脱
妊娠・出産や加齢で女性の骨盤を支えている組織が緩むと、臓器が下垂し膣から膀胱や子宮、直腸が出てくることがあります。これを骨盤臓器脱と呼びます。自覚症状としては歩行時に何か下がってくる感覚がある、入浴時に股の間にピンポン玉のようなものが触れる、などがあります。臓器脱の程度により、排尿障害、排便障害、尿失禁、尿路感染などが合併してきます。当院では泌尿器科と産婦人科が協力して骨盤臓器脱の治療にあたっております。
骨盤臓器脱に対処するいくつかの方法があります。
骨盤底筋体操は、筋肉を鍛える体操です。臓器脱が治ることは難しいですが、進行を食い止める効果があります。腹圧性尿失禁の改善も期待できます。体操の方法は主に泌尿器科外来で指導しております。また、体重を増やさないことも重要です。
膣内にリングペッサリーを装着し、臓器脱を持ち上げる方法もあります。リングペッサリーは定期的な交換が必要です。
当院では患者様の多様なニーズにお応えできるよう、骨盤臓器脱の手術として以下のような治療をおこなっております。
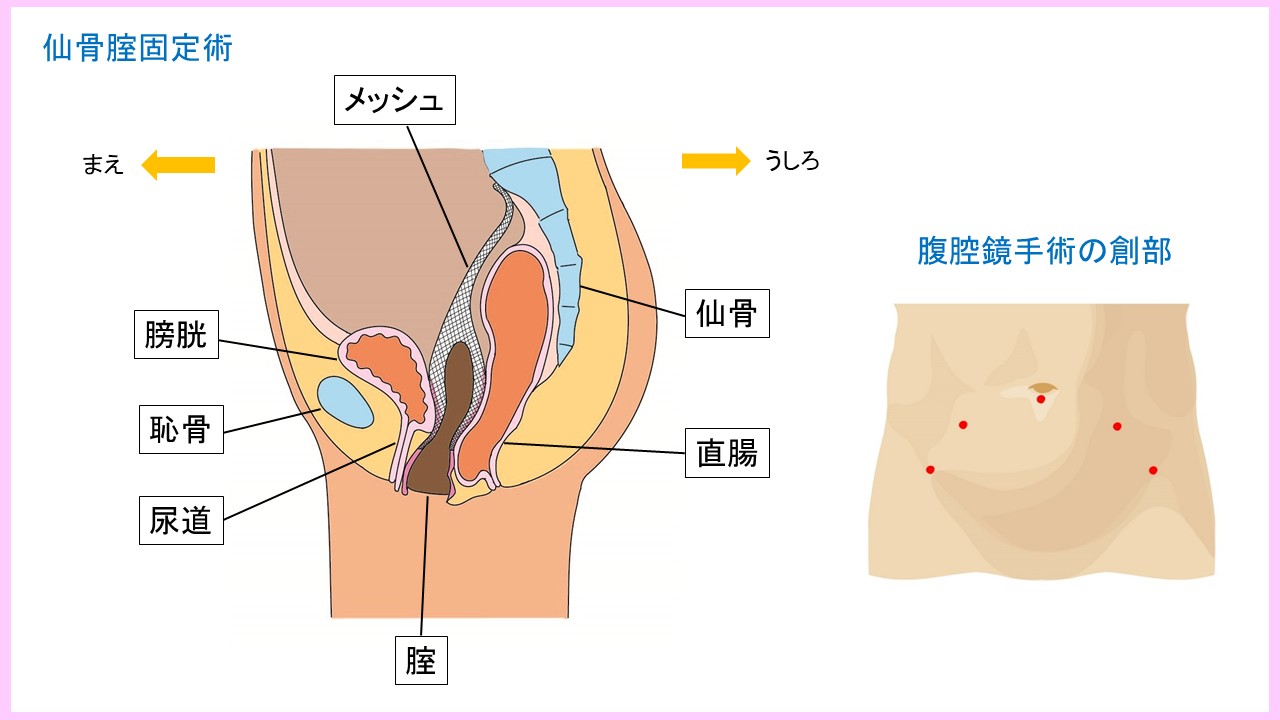
ロボット支援腹腔鏡下仙骨膣固定術(RASC)
手術支援ロボット、ダビンチを用い、腹腔鏡下にメッシュを使って膣または子宮を仙骨に固定する手術です。膣壁をいじらないので、性機能の温存が可能です。入院期間は短く5日間程度で、腹部に4-5か所の小さい孔(ポート)を開けて手術を行います。子宮や卵巣の温存も可能です。以前に骨盤臓器脱手術をうけたのち再発してしまった患者さんでも、症例により腹腔鏡手術で対応することができます。
TVM(経膣メッシュ手術)
メッシュを膣と臓器脱の間に挿入し、緩んだ骨盤底を補強する手術です。腹部を切開することなく、膣壁、太ももの内側、お尻付近などに数ミリの切開を加えるだけで手術が可能です。メッシュを使用しない手術より、再発率が少ない、子宮を摘出しなくてすむ、膣が狭くならない、といった利点があります。稀に手術後メッシュによる違和感、性交時の痛みなどが生じることが報告されています。
メッシュを使用しない手術方法もあります。
詳しくは担当医とご相談ください。
前立腺肥大症に対する手術療法の多様化
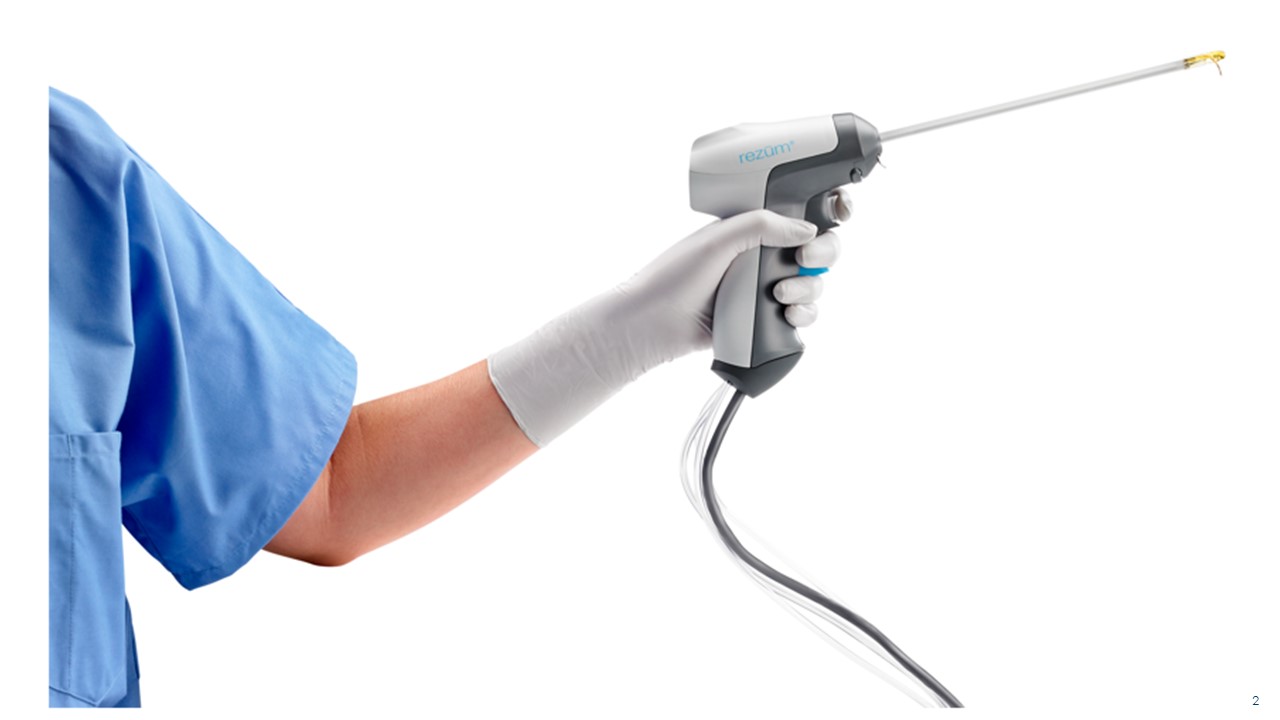
WAVE治療(経尿道的水蒸気治療)
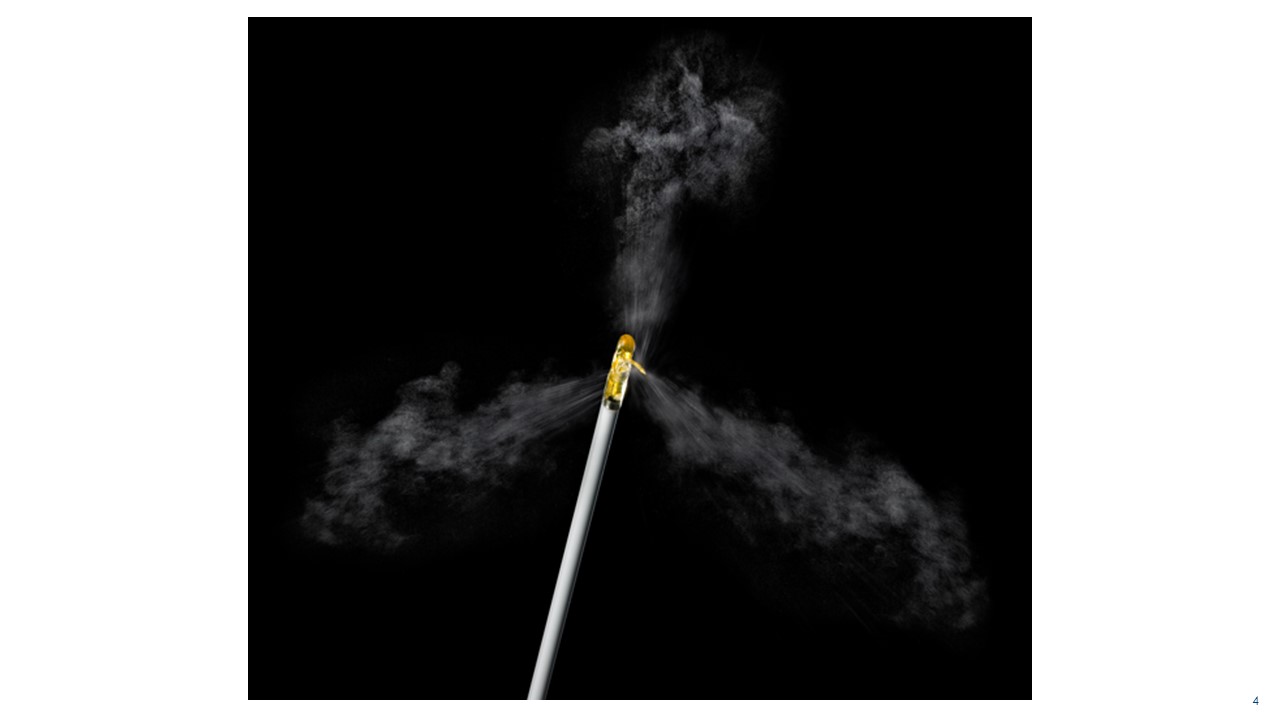
WAVE治療(Water Vapor Energy Therapy:経尿道的水蒸気治療)は、前立腺肥大症の新しい治療方法で、肥大した部分に水蒸気を注入し、水蒸気の熱を利用して前立腺を退縮させる低侵襲な治療方法です。Rezum(レジューム)システムという医療機器を用います。
前立腺内に送り込まれる水蒸気は103℃ですが、体温で冷やされ水に戻ります。この時、発せられる熱エネルギーが肥大組織に影響し、細胞を壊します。壊死した細胞が1-3か月をかけて自然に体内に吸収されることで、前立腺肥大症の症状を和らげます。
治療の特徴として、手術時間が短い、入院期間が短い、身体への負担が比較的少ないため合併症をお持ちの方や高齢の方など、身体機能低下リスクが高い患者様にも適応となる手術です。
WAVE治療後には一定期間、尿道カテーテルを留置します。留置期間は患者様の症状や前立腺の状態によって異なります。詳しいことは担当医にお尋ねください。
 |
 |
| 写真提供 ボストン・サイエンティフィックジャパン株式会社 | |
HoLEP(経尿道的レーザー前立腺核出術)
尿道から内視鏡を挿入し、肥大した前立腺の腺腫をレーザーを用いてくりぬく(核出)手術です。ホルミウムヤグレーザーというレーザー光を照射し、肥大した腺腫を被膜から切り離します。従来の電気メスを用いるTURPと比較して大きな前立腺肥大でも確実に核出することが可能であり、再発率が少なく、レーザーを用いることで出血が少なくてすむという利点があります。
ウロリフト(経尿道的前立腺吊り上げ術)
日本では2022年4月から保険診療として認可された、排尿障害に対する新しい低侵襲な治療です。尿道から内視鏡を挿入し、前立腺が位置する尿道の壁から針を刺すと、自動的に糸が前立腺をつかむようにして止まります。(ウロリフトインプラントの挿入)これを4~6か所行うと、肥大した前立腺が糸で圧縮されて尿道が広がり、排尿症状が改善します。
ウロリフトによる治療は従来の前立腺肥大症の手術より手技が簡便で、短期間の入院で治療が可能です。ウロリフトの手術後では性機能も温存されます。
ウロリフトは心臓疾患、肺疾患、血液をさらさらにする薬(抗凝固剤・抗血小板剤)を内服していて、従来の手術や麻酔が困難とされていた患者様にも、行うことができます。
 |
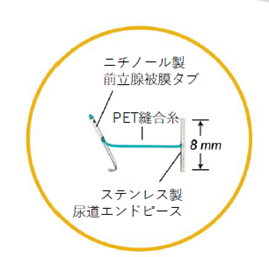 |
| ウロリフト手術の模式図 インプラントを前立腺部尿道に数か所挿入し、尿道を広げます。 |
インプラント |
光力学診断 (photodynamic diagnosis: PDD)を用いた経尿道的膀胱腫瘍切除術
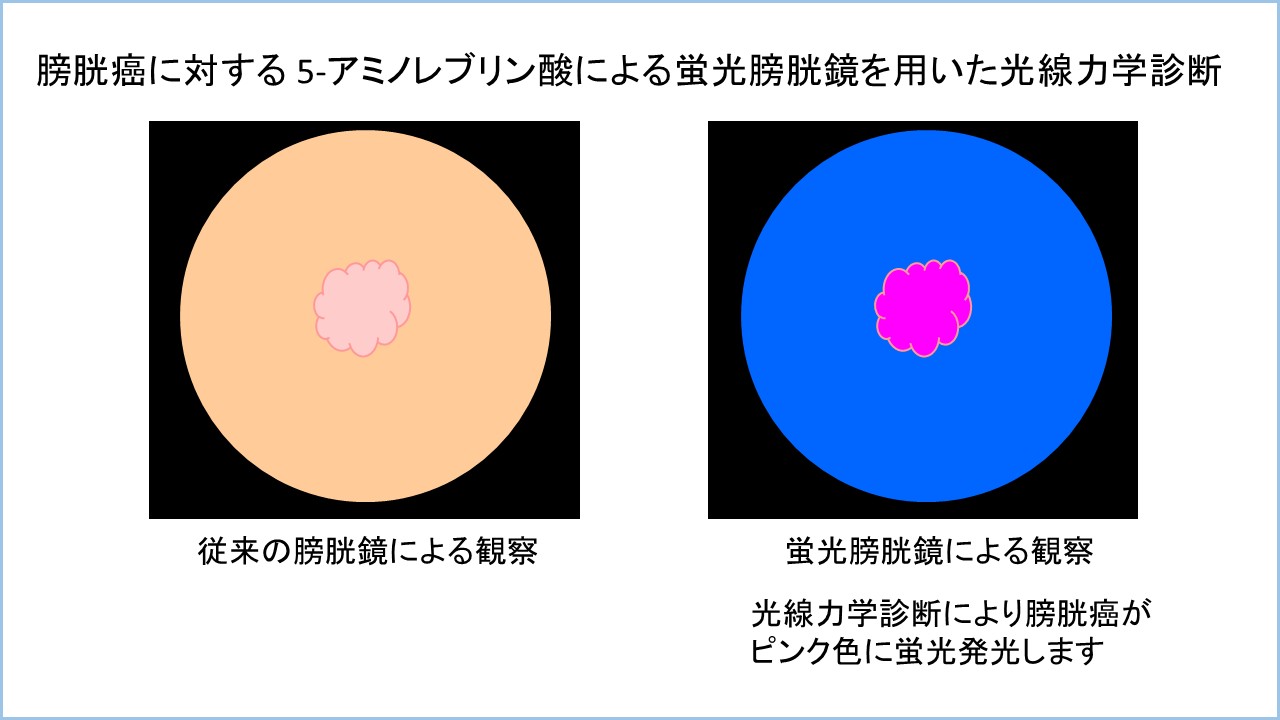
筋層非浸潤膀胱癌に対する治療として、まず経尿道的膀胱腫瘍切除手術(TURBT)が施行されます。筋層非浸潤膀胱癌の生命予後は一般的に良好ですが、手術後の高い膀胱内再発率が知られています(約40%)。この高い再発率には、従来の白色光による膀胱鏡では観察困難な小さながんや平坦ながんの存在が関与しているといわれています。
膀胱がんに対する、光線力学診断用剤5-アミノレブリン酸(5-aminolevulinic acid: 5-ALA)を用いた光線力学診断(photodynamic diagnosis: PDD)が、2017年から保険適用になりました。5-ALAは、生体のエネルギー産生に関与する天然アミノ酸です。この5-ALAは、正常な細胞に比べてがん細胞に多く集まり、青色の可視光を照射されると赤色の蛍光物質に変わる性質があります。経尿道的膀胱腫瘍切除手術(TURBT)の時にPDDを使用することにより、術中の膀胱がんの検出率が向上し、術後の膀胱内再発率が減少することが報告されています。
当院でもPDDを使用したTURBTを行っています。さらに、経尿道的膀胱腫瘍一塊切除術(en bloc TURBT)の技術を併用することで、筋層非浸潤膀胱癌のより確実な治療を目指しています。経尿道的膀胱腫瘍一塊切除術では、従来の方法に比べて、摘出した組織の病理診断、深達度などをより正確に評価できるとされています。
泌尿器科疾患について
泌尿器科で扱う疾患とその検査・治療について
泌尿器科では、尿路(腎臓、尿管、膀胱、尿道)、男性性器(前立腺、精巣)、後腹膜臓器(副腎)などの病気を診療しています。主な泌尿器科疾患と当院での治療を概説します。
前立腺癌
前立腺癌は、男性だけにある前立腺という臓器に発生する癌です。前立腺癌は前立腺腫瘍マーカー(PSA)検査の普及にともない、近年発見される症例が増えています。前立腺癌の早期診断のためには、50歳以上の方は1~2年に一度のPSA検診が重要です。前立腺癌が疑われる場合は、前立腺針生検で前立腺の組織を採取し病理診断を行います。当院では前立腺針生検を会陰(陰嚢と肛門の間の皮膚)より生検針を刺入する方法で行っています。経会陰的前立腺生検は、生検に伴う感染症の発生が一般的に行われている経直腸生検よりも少ないというメリットがあります。また、局所麻酔で行うため、1泊2日や日帰り入院といった短期入院検査が可能です。血液をサラサラにする薬(抗血小板剤・抗凝固剤)を内服している患者さんでも、それらの薬を休薬することなく検査を行うことが可能です。
前立腺癌が検出された場合、PSA値や癌の悪性度(グレソンスコア)、癌の広がり(病期)、患者さんの年齢・合併症等を考慮して治療方針を決定します。
前立腺癌の治療は、待機療法、手術療法、放射線療法、内分泌療法などがあります。手術療法として当院ではロボット支援下前立腺全摘術(ダビンチ手術)や傷の小さいミニマム創前立腺全摘術を行っています。放射線療法として、当院では体外照射を行っています。体内照射(密封小線源)、陽子線治療をご希望される方は、治療を行っている病院にご紹介しております。他病院で治療を受けても、その後の通院・経過観察は当院で行うことが可能です。
膀胱癌
膀胱癌は肉眼的血尿を契機として発見されることが多く、最近は腹部エコーなどの検査により偶然発見されるケースも増加しています。膀胱癌の治療は、まず、尿道からの内視鏡による切除手術(TURBT)を行い、癌の悪性度や進達度により追加治療が必要かを考慮します。筋層浸潤以上の進行膀胱癌の場合は膀胱全摘術の適応になりますが、症例によっては放射線と化学療法を組み合わせた集学的治療を行い、膀胱を温存できる場合があります。
膀胱癌は再発率の高い疾患ですので、定期的な通院による経過観察が必要となります。
経尿道的膀胱腫瘍一塊切除術
TURBTの際は、腫瘍を少しずつ細かく削るようにして取り除く方法が一般的です。しかし近年、腫瘍をひとかたまりで切除する一塊切除術の方が、摘出した組織の深達度をより正確に評価できると考えられています。当院では腫瘍径が小さく腫瘍個数が少ない症例に対して、一塊切除術を検討しております。
筋層浸潤膀胱癌に対する膀胱温存療法
筋層浸潤膀胱癌の標準的な治療は膀胱全摘除です。膀胱全摘は長時間の大きな侵襲を伴う手術であり、また、尿路変向術(回腸導管造設術,自排尿型新膀胱造設術など)が必要となります.回腸導管造設術では、臍の横に小腸でつくった袋(ストーマ)があり、ストーマに集尿袋を装着することが必要となります。自排尿型新膀胱造設術では、ストーマは必要なく自分の尿道から尿が排出されます。しかし、自己導尿などを必要とする場合もあります。
当院では、筋層浸潤膀胱癌の治療として、ストーマを作らず膀胱を温存する治療に取り組んできました。
東京科学大学(旧 東京医科歯科大学)で開発された4者併用膀胱温存療法(Tetramodal bladder preservation therapy:TeMT)を治療の基本にしています。1.経尿道的膀胱腫瘍切除(TURBT)、化学放射線療法(2.抗がん剤 3.放射線療法)、4.膀胱部分切除を組み合わせた治療法です。治療基準を満たし膀胱を温存できた患者さんでは高い根治性、膀胱温存率が得られ、温存した膀胱の機能も良好です。
膀胱温存療法の対象となる患者さんの基準は、膀胱以外の臓器に転移がなく、膀胱全体に癌が広がっていないこと、膀胱の出口(頸部)に癌が及んでいないこと、上皮内癌が合併していないこと、化学放射線療法で効果が認められること、などです。基準を満たさない場合は温存治療の適応にならない場合があります。
腎癌
腎臓の近位尿細管から発生する癌を腎癌といいます。腎癌の治療は手術療法が基本となります。
近年は超音波検査やCTスキャンなど画像診断が発達したため、小さいうちに発見される腎癌が増えています。一般的に直径4㎝以下の腎癌であれは、腎臓全体を取らずに、癌だけ切除して残りの腎臓を温存する手術(腎部分切除術)が可能となります。腎臓を温存することでより多くの腎機能を温存することができます。
当院では腎摘除術、腎部分切除術をロボット支援腎尿管悪性腫瘍手術、もしくは傷の小さいミニマム創手術で行っております。
腎盂尿管癌
腎臓の中の腎盂や、尿管の尿路上皮粘膜から発生する癌を腎盂尿管癌と呼びます。腎盂尿管癌の症状として血尿がでることもありますが、無症状で経過することも少なくありません。腎盂尿管癌に膀胱癌を合併することもしばしば認められます。腎盂尿管癌を根治するには原則として腎臓と尿管を全て摘出する手術が必要です。
癌が小さく悪性度が低い場合などは、症例により内視鏡手術で腎臓と尿管を温存できることもあります。
当院では、ロボット支援腹腔鏡下腎尿管悪性腫瘍手術、もしくは傷の小さいミニマム創腎尿管全摘術を行っています。
副腎腫瘍
副腎は腎臓の頭側にある小さい臓器で、いろいろなホルモンを分泌しています。副腎に腫瘍ができた場合、手術治療を行う場合があります。
多くの副腎腫瘍は良性で非機能性のため、治療の必要はありません。
機能性副腎腫瘍の一部や、副腎の癌が疑われる場合は手術治療が必要となります。副腎機能の詳しい検査は当院代謝内分泌科、放射線科と協力して行っております。
機能性副腎腫瘍はその性質により、原発性アルドステロン症、クッシング症候群、褐色細胞腫と呼ばれます。副腎機能が亢進することにより、高血圧、心肥大、肥満、満月用顔貌、高血糖、骨粗しょう症、不整脈などの症状を呈することがあります。
当院では腹腔鏡下副腎摘出術もしくは傷の小さいミニマム創副腎摘出術を行っております。
腎尿管結石
腎結石、尿管結石の治療方法はいくつかあり、結石の大きさや場所によって治療方法は異なります。また、複数の治療を組み合わせて行うこともあります。
一般的に5mm以下の結石は尿と一緒に自然に出ることが多いので、排石を促す薬物療法などを行います。
当科では尿路結石の手術治療として、体外衝撃波結石破砕術(ESWL)と経尿道的結石破砕術(TUL)を行っています。
・TUL
TULは尿道から内視鏡を挿入し、体内で尿管内や腎臓内の結石にレーザーを当てて破砕する手術です。5日間程度の入院が必要となります。TUL手術では比較的大きな結石でも破砕することができ、結石の破片を体内から取り出すことができます。症例によっては複数の結石を治療することも可能です。この手術は尿道から操作するので、お腹の皮膚を切ったりする必要はありません。手術前後に尿管ステントという管を体内に留置する場合があります。
・ESWL
ESWLは衝撃波を使用して体外から尿路結石を砕く方法で大がかりな麻酔の必要がありません。治療時間は1時間程度で、通院治療が可能です。治療後細かくなった結石の破片は、尿と一緒に排出されます。結石が大きい場合、複数回の治療を必要とすることがあります。
女性の腹圧性尿失禁
女性では出産や加齢に伴い骨盤を支える組織が緩み、特に尿道の支持組織が弱くなると、咳やくしゃみ、お腹に力を入れた時に尿が漏れる、腹圧性尿失禁が生じることがあります。
腹圧性尿失禁への対応策はいくつかあります。
薬物療法:尿道括約筋が緩むのを抑える薬を投与します。
骨盤底筋体操:筋肉を鍛えて、腹圧性尿失禁の改善を目指します。体操の方法は主に泌尿器科外来で指導しております。また、体重を増やさないことも重要です。
手術療法として、TOT手術、TVT手術などが挙げられます。
メッシュのテープを挿入して緩んだ尿道を支持し、腹圧性尿失禁の改善を目指します。テープが通過する場所によって、TOT(閉鎖孔:Obturator foramen)手術、TVT手術と呼び名が変わります。TOT手術、TVT手術では小さい切開を数ヶ所おくだけで手術が可能です。
診療統計
年度別手術件数
| 年度 | 2022 | 2023 | 2024 |
| 経尿道的膀胱腫瘍切除術(TURBT) | 128 | 116 |
96 |
| 経尿道的前立腺切除術(TURP) | 20 | 9 | 5 |
| HOLEP | 17 | 27 | |
| ウロリフト/WAVE | 9 | 20 | |
| 前立腺全摘術 | 38 | 30 |
29 |
| 腎癌手術 | |||
| 腎摘出術 | 6 | 10 | 10 |
| 腎部分切除術 | 4 | 5 | 6 |
| 腎尿管全摘術 | 10 | 10 | 8 |
| 膀胱癌開腹手術 | |||
|
膀胱全摘術 |
6 | 1 | 1 |
| 膀胱温存手術(部分切除) | 3 | 1 | 0 |
| 精巣摘出術 | 2 | 6 | 6 |
| 骨盤臓器脱手術(RASC) | 14 | 13 | 24 |
| 尿失禁手術(TOT・ボトックスなど) | 11 | 2 | 1 |
| 腎尿管結石手術 | |||
| TUL(経尿道的尿路結石レーザー破砕) | 55 | 47 | 57 |
| ESWL(体外衝撃波結石破砕) | 54 | 30 | 29 |
| 経尿道的膀胱結石破砕術 | 8 | 17 | 19 |
| 尿管ステント留置術 | 46 | 51 | 43 |
| 尿管鏡・尿管拡張術・腎瘻 | 25 | 16 | 23 |
| 陰嚢内・陰茎手術 | 15 | 13 | 25 |
| 前立腺生検 | 229 | 207 | 228 |